Descubre las causas, los síntomas y los principales tratamientos relacionados con las molestias al tragar por la tiroides
Bulto en el cuello: causas, señales y tratamiento
Bulto en el cuello: posibles causas, cómo se diagnostica y qué tratamientos recomienda el equipo del Dr. Miguel Mayo
5 claves que debes conocer
Encontrar un bulto en el cuello es uno de esos momentos que te descolocan. No importa si aparece de golpe, si lo notas sin querer mientras te pones una crema o si alguien cercano te dice «oye, ¿te has mirado esto?» De repente, todo gira alrededor de esa pequeña zona que antes pasaba totalmente desapercibida. La mente se activa, empiezan las dudas y también una inquietud muy humana: ¿Será algo serio?
La buena noticia, y conviene repetirlo, es que la mayoría de los bultos no son graves. Lo que sí es importante es valorarlos con calma, con método y sin caer en conclusiones apresuradas.
El Dr. Miguel Mayo suele decirlo de una forma que tranquiliza mucho: «Un bulto en el cuello no debe ignorarse, pero tampoco hay que saltar a lo peor. La clave es estudiarlo bien y a tiempo».
Este artículo nace precisamente de esa recomendación: acompañarte, explicar con claridad qué puede significar este hallazgo, cómo se diagnostica correctamente y qué opciones de tratamiento existen según el origen.
1. ¿Por qué puede aparecer un bulto en el cuello?
Cuando alguien llega a consulta preocupado por un bulto en el cuello, hay una primera idea que siempre ayuda: el cuello es una zona compleja, con muchísimas estructuras que pueden inflamarse, crecer o reaccionar ante diferentes estímulos.
Ganglios, tiroides, glándulas salivales, tejidos grasos, músculos… cualquiera de ellos puede «dar la cara» en forma de bulto.
Por eso, dos bultos que a simple vista parecen idénticos pueden tener historias completamente distintas detrás.
Ganglios inflamados: la causa más habitual y, en realidad, la menos inquietante
Lo más frecuente (y con mucha diferencia) es que el bulto sea un ganglio inflamado. Los ganglios son como pequeños centinelas del sistema inmunitario: reaccionan cuando hay una infección cerca. Y es que algo tan cotidiano como una faringitis, una gripe, un resfriado fuerte o incluso una infección dental puede hacer que crezcan temporalmente.
De hecho, el Dr. Mayo se lo explica a menudo a sus pacientes de forma muy gráfica: «Imagina que los ganglios son detectores de incendios. Si hay humo, suenan. Cuando hay una infección, aumentan de tamaño para defendernos».
En los niños es todavía más evidente. Tras una otitis, por ejemplo, es bastante normal que los ganglios del cuello sigan algo aumentados durante semanas. No es grave, pero sí merece control para asegurarnos de que todo evoluciona como debe.
Cuando la infección no es tan simple
Hay ocasiones en las que la inflamación no remite o viene acompañada de síntomas más intensos. Fiebre prolongada, dolor profundo, cansancio llamativo… En estos casos pensamos en infecciones más específicas como la mononucleosis o la toxoplasmosis.
También puede tratarse de una adenitis bacteriana más agresiva o incluso de un pequeño absceso en los tejidos profundos del cuello.
Cada uno de estos escenarios necesita un enfoque distinto, pruebas complementarias y, sobre todo, una mirada experta que sepa distinguir qué es urgente y qué no.
Quistes congénitos y lesiones benignas: bultos que están ahí «desde siempre»
Hay bultos que parecen nuevos, pero no lo son. Simplemente han decidido hacerse notar. Esto ocurre con los quistes congénitos, como los quistes tiroglosos o branquiales, que pueden pasar años sin molestar hasta que crecen o se inflaman.
Suelen ser benignos y no representan un peligro inmediato, aunque sí conviene revisarlos porque en algún momento pueden requerir cirugía para evitar infecciones repetidas.
También aparecen lipomas, que son bolsitas de grasa encapsulada, blandas y móviles. La mayoría no duelen y avanzan muy lentamente.
La tiroides como origen del bulto
Otra causa bastante frecuente aparece justo delante del cuello. Los nódulos tiroideos están a la orden del día y, aunque la mayoría son benignos, necesitan estudio porque algunos pueden alterar la función de la glándula o requerir de una cirugía de tiroides.
A veces el paciente comenta que el bulto en el cuello «va y viene» o que lo nota más al tragar. Estas pistas ayudan mucho a orientar el diagnóstico.
Cuando el bulto requiere más atención
En un número menor de casos, el bulto en el cuello puede deberse a una lesión tumoral, ya sea benigna o maligna. Aquí la clave está en detectar ciertos signos: dureza marcada, crecimiento rápido, fijación a tejidos profundos, ronquera que no desaparece, dificultad para tragar o una pérdida de peso que no encaja con los hábitos habituales.
El Dr. Mayo insiste mucho en esto: «La detección precoz cambia completamente el pronóstico. Por eso siempre digo a mis pacientes que no esperen meses. Un simple estudio puede aportar muchísima tranquilidad».
2. ¿Cómo se estudia un bulto en el cuello?
El diagnóstico requiere tiempo, experiencia y un proceso sistemático. Y precisamente aquí el papel del otorrinolaringólogo es crucial, porque es el especialista que mejor conoce esta región.
La conversación inicial: más útil de lo que parece
La exploración empieza antes de tocar el cuello. Las preguntas del especialista ayudan muchísimo a orientar el caso. ¿Cuándo apareció el bulto? ¿Ha cambiado de tamaño? ¿Duele? ¿Has tenido infecciones últimamente? ¿Fumas? ¿Cómo te encuentras en general?
Tras esa frase, lo habitual es proceder a la manipulación: sentir si el bulto está duro o blando, si se mueve, si duele, si está en la piel o más profundo. Es increíble lo que puede revelar un examen físico bien hecho.
Las pruebas de imagen: ver por dentro sin necesidad de intervenir
La ecografía es, en la mayoría de casos, la primera prueba. Es rápida, indolora y tremendamente útil para diferenciar si el bulto es líquido, sólido, inflamatorio o algo más complejo.
En situaciones que lo requieren, se complementa con un TAC o una resonancia para obtener una visión más profunda, sobre todo cuando hablamos de estructuras glandulares o masas que parecen infiltrarse en planos más internos.
La PAAF: pequeña prueba, gran tranquilidad
La punción-aspiración con aguja fina (PAAF) es, quizá, una de las herramientas más valiosas. En apenas minutos permite obtener células del bulto y analizarlas. Es mínimamente invasiva, se hace en consulta o en hospital de día, y aporta una claridad diagnóstica enorme.
El Dr. Mayo lo resume muy bien: «Muchas veces la PAAF cambia el rumbo del caso. Nos permite descartar problemas graves y guiar el tratamiento con una precisión que antes no teníamos».
3. Relación entre un bulto en el cuello y problemas ORL frecuentes
Una idea que sorprende a muchos pacientes es que un bulto en el cuello puede ser consecuencia de infecciones repetidas en zonas cercanas. Las otitis de repetición, por ejemplo, generan activación constante de los ganglios del cuello.
Cuando estas infecciones se mantienen en el tiempo, no es raro ver ganglios inflamados durante semanas o incluso meses.
En estos casos, sobre todo en niños, el manejo de la infección de origen marca un antes y un después. Y aquí entra en juego la miringotomía, un pequeño procedimiento que consiste en realizar una incisión en el tímpano para drenar el líquido atrapado. A veces se coloca un drenaje para evitar que el oído vuelva a llenarse.
Es un proceso rápido, con molestias mínimas y un impacto enorme en la calidad de vida: menos infecciones, audición más clara y, muy a menudo, desaparición de esos ganglios persistentes que preocupan a las familias.
4. ¿Qué tratamiento necesita un bulto en el cuello?
En los casos de causa infecciosa, el tratamiento suele ser conservador. Antiinflamatorios, reposo relativo y, si se trata de una infección bacteriana, antibióticos. El bulto puede tardar semanas en desaparecer del todo, y eso no significa que algo vaya mal. Cada cuerpo tiene su ritmo.
Si se trata de un quiste o una lesión benigna
Muchos quistes no requieren intervención urgente, pero sí una valoración quirúrgica programada. Extirparlos evita futuras inflamaciones y suele ser una cirugía sencilla, con una recuperación bastante rápida. Cada paciente es diferente, pero en general se vuelve a la rutina en pocos días.
Cuando el origen está en la tiroides
Los nódulos tiroideos se manejan de forma muy personalizada. Algunos solo requieren seguimiento periódico, otros necesitan una PAAF y algunos —los menos— pueden acabar en cirugía. Lo importante es estudiar su comportamiento, su tamaño y si afectan o no a la función tiroidea.
En caso de sospecha tumoral
Si el bulto presenta características preocupantes, el estudio se acelera. La actuación es multidisciplinar, integrando cirujanos ORL, oncólogos, radiólogos y patólogos. El objetivo es claro: ofrecer un diagnóstico rápido y un plan terapéutico seguro y eficaz.
5. Señales que indican que deberías consultar cuanto antes
Hay ciertos signos que conviene no pasar por alto: un bulto en el cuello que no desaparece tras varias semanas, uno que crece rápido, que es duro, que no se mueve, que duele al tragar, que viene acompañado de ronquera persistente o que coincide con una pérdida de peso inexplicable.
Pero más allá de las señales «médicas», hay algo igual de válido: si te preocupa, consulta. La tranquilidad también es una forma de tratamiento.
Conclusión: escuchar al cuerpo, pedir ayuda y no quedarse con la duda
Un bulto en el cuello puede ser una simple reacción inflamatoria, un aviso del sistema inmunitario o, en menor medida, un problema que necesita atención médica específica. Lo importante es no ignorarlo y, sobre todo, no pasar meses esperando a que desaparezca.
El equipo del Dr. Miguel Mayo conoce muy bien esta realidad. Por eso, más allá del diagnóstico, trabajan con una idea muy clara: acompañar al paciente, explicarle cada paso y actuar con la mezcla justa de calma y rapidez que estos casos necesitan.
Y al final, cuando se obtiene una respuesta clara y un plan de tratamiento, lo que predomina es una sensación muy humana de alivio. Una sensación que, en medicina, también importa.
¿El hipertiroidismo engorda?
La relación entre la tiroides y el funcionamiento del metabolismo puede explicar si el hipertiroidismo engorda, adelgaza o no afecta al peso.
Enfermedad paratiroidea: Cuando el calcio de tu cuerpo se descontrola
El exceso o déficit de calcio en sangre causados por la enfermedad paratiroidea pueden provocar osteoporosis, arritmias, cálculos renales o cataratas.
Paratiroides, las glándulas que cuidan de tus huesos
Las enfermedades de las paratiroides desequilibran los niveles de calcio y fósforo e incrementan el riesgo de sufrir fracturas óseas y cálculos renales.
Dieta para la tiroides: ¿Cuánto influye en realidad?
Descubre en este artículo la importancia de la alimentación en la salud de la tiroides y cómo puede afectar en casos de hipotiroidismo o hipertiroidismo.
Bocio difuso: Tipos, diagnóstico y tratamiento
El bocio difuso es una patología de la tiroides que consiste en el crecimiento de esta glándula y que puede conllevar alteraciones en la generación de hormonas.
¿Cuándo me puedo someter a una cirugía de tiroides?
Enfermedades como el hipertiroidismo o el cáncer de tiroides se pueden tratar mediante una cirugía de tiroides mínimamente invasiva.
¿Por qué surge el hipotiroidismo en la menopausia?
Los cambios hormonales que experimentan las mujeres durante el climaterio podrían elevar sus probabilidades de desarrollar hipotiroidismo en la menopausia
¿Puede el cese de la menstruación dar lugar a problemas de tiroides? A pesar de que en un principio podrían semejar dos mundos absolutamente diferentes, la aparición de hipotiroidismo en la menopausia no es un fenómeno inusual.
La llegada de la menopausia, además de marcar el fin de la edad reproductiva, supone el inicio de una nueva etapa en la vida de la mujer. Una etapa que puede ir acompañada de sofocos, escalofríos, sudores nocturnos, insomnio, ansiedad, pérdidas de memoria, cambios de humor, aumentos de peso, disminución de la libido, sequedad de la piel, sequedad vaginal y mucosas, pelo más fino…
La interrupción de la menstruación, por tanto, trae de la mano una infinidad de molestias que pueden perjudicar notablemente la calidad de vida de las mujeres. Pero, ¿podría producir también problemas de tiroides? ¿Es frecuente desarrollar hipotiroidismo en la menopausia?
No es extraño que el diagnóstico de esta enfermedad de la tiroides se produzca en un momento cercano a la irrupción de la menopausia, es decir, entre los 45 y los 55 años. Por esta razón, un gran número de mujeres se preguntan cuál es la verdadera relación entre ambas.
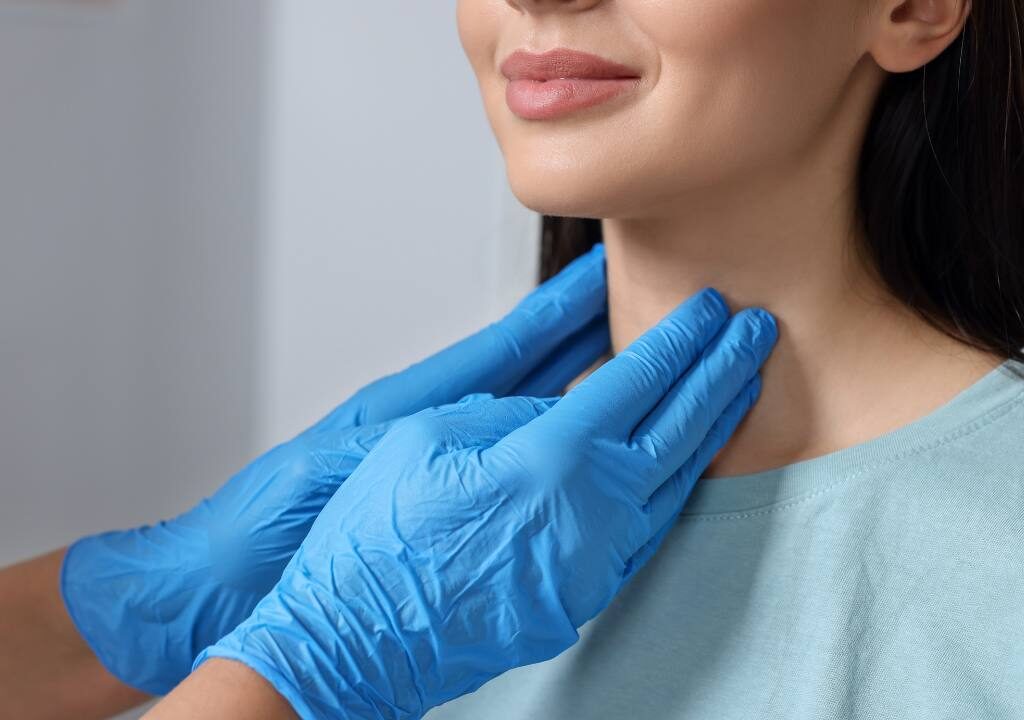
Qué es el hipotiroidismo
Antes de adentrarnos en las causas que propician el desarrollo de hipotiroidismo en la menopausia es fundamental echar un vistazo a algunos de sus síntomas más habituales. Intolerancia al frío, fatiga, incremento del peso, piel seca, cabello más frágil, cambios en el estado de ánimo, debilidad muscular, bradicardia, estreñimiento…
¿Resultan familiares? El cuadro sintomático de esta patología es, sin duda, similar al de la menopausia, de ahí que no sea difícil confundir una y otra.
Pero vayamos a la cuestión: ¿qué es el hipotiroidismo? Esta enfermedad nace como consecuencia de un descenso en la producción de hormonas tiroideas. Estas se generan en la tiroides, una glándula con forma de mariposa que se encuentra en el centro del cuello y se encarga de funciones esenciales, como la regulación de la energía y del metabolismo o el buen funcionamiento de muchos órganos.
La causa más frecuente de hipotiroidismo es la enfermedad de Hashimoto. Una afección autoinmune que, como su nombre indica, induce al sistema inmunitario a atacar las células de la tiroides. A pesar de que se detecta muy fácilmente mediante un análisis de sangre, en las primeras etapas no suele producir síntomas, de ahí que su diagnóstico pueda retrasarse.
El hipertiroidismo, por la contra, se caracteriza por un exceso de hormonas tiroideas, lo que da lugar a nerviosismo, palpitaciones, cansancio, sudor, intolerancia al calor, temblores o pérdidas de peso. Esta patología tiene un remedio definitivo: la cirugía. No obstante, todavía no existe ninguna cura permanente para el hipotiroidismo.
Con el tratamiento adecuado, eso sí, es posible mantener a raya los síntomas. Un tratamiento de por vida y supervisado periódicamente por los profesionales de la salud para comprobar la evolución del paciente.
Cuando hablamos de hipotiroidismo es importante resaltar no solo que es más común conforme avanza la edad, sino también que su incidencia crece sustancialmente entre la población femenina, motivo por el cual es tan usual el hipotiroidismo en la menopausia.
Ahora bien, ¿significa esto que la menopausia es la responsable? Para comprender la respuesta a esta incógnita es indispensable entender cómo funcionan las hormonas tiroideas.
La T3 y T4, las dos grandes hormonas tiroideas
Hay dos tipos principales de hormonas tiroideas: la tiroxina (T4) y la triyodotironina (T3). La primera es fabricada en su totalidad en la glándula tiroides, mientras que un gran porcentaje de la segunda se fabrica gracias al proceso de transformación de la T4 en T3.
Además, en este proceso de síntesis intervienen otros dos actores. La globulina fijadora de tiroxina (TBG) es una proteína que transporta estas hormonas a través de la sangre para conducirlas hasta los órganos. Por su parte, la hormona estimulante de la tiroides o tirotropina (TSH) es crítica en la generación de hormonas, pues decide cuándo se debería intensificar o ralentizar su producción.
Los tratamientos para combatir el hipotiroidismo en la menopausia tratan de suplir el déficit de T4. Como el organismo no produce la cantidad suficiente por sí solo, es necesario administrarla desde otras fuentes. Y el medicamento más popular es la levotiroxina.
Pero, ¿y qué sucede con la T3? Como mencionamos anteriormente, el cuerpo se encarga de transformar la tiroxina en triyodotironina, por lo que no hace falta un tratamiento específico para suministrar esta hormona. La propia T4 sintética se convertirá en T3, cubriendo ambas necesidades.
Por qué aparece el hipotiroidismo en la menopausia
La alta tasa de esta afección entre las mujeres y las personas adultas o de edad avanzada provoca que, como es lógico, el hipotiroidismo en la menopausia sea algo habitual.
El paso del tiempo no suele traducirse en una alteración de los niveles de TSH, pero sí puede ocasionar una disminución de la síntesis de T4 y T3, así como un incremento de la T3 reversa, que obstaculiza la acción de la T3. Por otra parte, los estrógenos fomentan la síntesis de la TBG, que se produce en el hígado. Su caída, por tanto, podría contribuir a desencadenar problemas de tiroides.
Esta es, asimismo, una vía de doble sentido, puesto que la glándula con forma de mariposa también puede repercutir en la menstruación, dando pie a alteraciones menstruales o a períodos breves o prolongados.
Sin embargo, no hay muchos estudios que ahonden en la relación entre ambas o profundicen en la influencia de la interrupción de la menstruación sobre la función tiroidea. Con todo, al tener un cuadro sintomático similar, el hipotiroidismo sí podría acentuar todavía más los síntomas de la menopausia, intensificando su impacto en la mujer, y viceversa. Por eso es tan importante controlarlo y seguir el tratamiento diseñado por los especialistas.
Estos dos fenómenos están, en definitiva, mucho más relacionados de lo que podría parecer en un primer momento. Un vínculo que hace que sea más frecuente desarrollar hipotiroidismo en la menopausia.
¿El hipotiroidismo es curable? Todas las claves de esta enfermedad
Para averiguar si el hipotiroidismo es curable o no hay que conocer sus causas, sus repercusiones en la salud y las opciones de tratamiento